چشم انسان یکی از حساس ترین اعضای بدن می باشد. برای مراقبت از این عضو حساس چه اقداماتی باید انجام داد؟
پرتوهای فرابنفش خورشید، از جمله مواردی هستند که می توانند برای چشم زیان آور باشند. نیازی نیست که مستقیم به خورشید نگاه کنید تا چشمانتان آسیب ببینند، پرتوهای فرا بنفش خورشید از سطح آسفالت، نمای ساختمان ها، آب، برف و به عبارتی از تمام سطوح اطراف ما منعکس می شوندو اثرات مضری بر روی چشم ما، برجای میگذارند.
طی سال های اخیر به علت نازک شدن لایه ازن، محافظت از چشم ها در مقابل اشعه فرابنفش به ضرورتی اجتناب ناپذیر تبدیل شده است.
اشعه فرابنفش (UV) با طول موج ۴۰۰ نانومتر یا کمتر شامل پرتوهای UV-A,B,C و UV-Vacuum می باشد. UVA با طول موجی برابر ۳۱۵-۳۸۰ نانومتر، بیشتر توسط عدسی چشم جذب میشود و در نهایت ضرری برای چشم ندارد. اما می تواند باعث سوختگی، برنزه شده، ایجاد چین و چروک و پیری پوست شود.
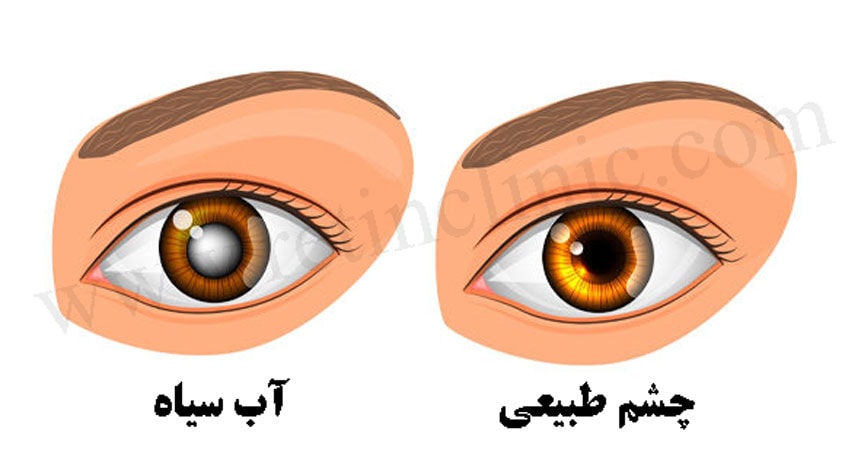
اشعه UVB با طول موجی برابر با ۲۹۰-۳۱۵ نانومتر موجب سوختگی پوست و در چشم باعث آب مروارید و ضایعات شبکیه می شود. اشعه UVC با طول موجی برابر ۲۰۰-۲۹۰ نانومتر در لایه ازن جذب شده و به زمین نمی رسد و UV vacuum با طول موج بین ۱۰۰ تا ۲۰۰ نانومتر در خارج از اتمسفر زمین قرار دارد. با توجه به آنچه گفته شد، اشعهای که باید چشم را از آن مصون نگه داشت پرتوهای فرابنفش B است.
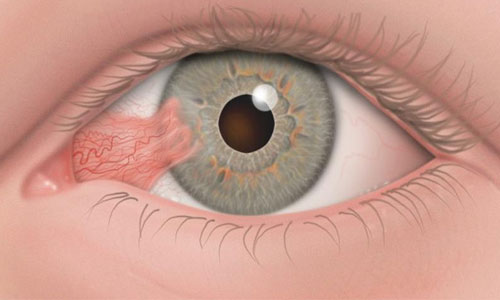
دانشمندان بر این باورند که تماس زیاد با اشعه UVB میتواند در مدت طولانی سبب بروز بیماریهای برگشتناپذیر چشمی مانند آب مروارید، آسیب ماکولا ( نقطه تیزبینی چشم) و ناخنک شود. خطر ابتلا به ناخنک در افرادی که در سنین پایین تر در معرض اشعه فرا بنفش بوده اند و همچنین کسانی که در بیرون از خانه فعالیت دارند و در معرض نورآفتاب هستند بیشتراز افراد دیگر است.
استفاده از عینکهای آفتابی به عنوان یک ضرورت در حفظ سلامت چشمها توصیه شده است. محافظت چشم در مقابل نور شدید آفتاب و اشعه فرابنفش موجود در آن بسیار مهم است. استفاده از عینک آفتابی مناسب در شرایطی که نور آفتاب شدید است، باعث بهتر شدن دید و پیشگیری از صدمه به عدسی و شبکیه چشم میشود.
طبق بررسی های انجام شده ارتباط نزدیکی بین بروز آب مروارید و مدت زمان قرارگرفتن در معرض نورخورشید وجود دارد.
چشم کودکان در برابر صدمات ناشی از نور خورشید بسیار آسیب پذیرتر از چشم بزرگسالان است. علت این امر شفاف بودن زیاد قرنیه و عدسی در چشم کودکان است که امکان عبور بیشتر نورخورشید را به داخل چشم و شبکیه فراهم می کند. کودکانی که برای ساعت های طولانی در زیر نور آفتاب در حال بازی کردن هستند، باید از چشمان خود در مقابل نور خورشید محافظت کنند.
چشم های با رنگ آبی، سبز روشن و چشم های میشی بیشتر از سایر چشم ها به نور خورشید حساس هستند. هرچند عدسی-های داخل چشمی، پرتوهای فرا بنفش را تصفیه می کنند ولی افرادی که تحت عمل جراحی آب مروارید قرارگرفته اند، باید حتما از چشم های خود، توسط عینک آفتابی محافظت کنند.اگر شما قرار است ساعات طولانی در هوای آزاد مشغول به کار باشید یا اگر برای برنزه شدن از نور آفتاب استفاده می کنید، حتماً باید مجهز به یک کلاه لبه دار و یک عینک آفتابی مناسب باشید.
مهندسان، کارگران، جوشکار ها یا حتی کسانی که از لامپ های مخصوص برنزه کردن بدن یا سولاریوم استفاده می کنند، حتماً باید عینک های آفتابی که نور فرا بنفش را جذب می کنند استفاده نمایند.
عینک آفتابی
عینک آفتابی، عینکی است که شیشه های آن برای محافظت در برابر نور آفتاب طراحی شده اند. شاید شما هم از آن دسته افرادی باشید که در نور آفتاب و در طول روز احساس ناراحتی می کنید. برف و آب، نور محیط را به طرف چشم منعکس می کنند. بنابراین در محیط هایی مانند ساحل دریا یا هنگام ورزش هایی مانند اسکی، کوهنوردی، نور بیشتری از محیط به طرف چشم منعکس می شود و لازم است از کلاه لبه دار و عینک آفتابی استفاده شود.
نحوه شناخت عینک آفتابی استاندارد
بهترین راه شناخت عینک های استاندارد، استفاده از دستگاه UV متر است که اغلب در عینک فروشی های معتبر یافت می شود. عینکی استاندارد است که جذب UV توسط آن در این دستگاه بیش از ۹۸ درصد باشد . گاهی علامت UV400 که نشان دهنده قابلیت حفاظت چشم بر علیه UVB است در کنار عینک ها درج شده است که لزوما وجود این عدد دلیل بر استاندارد بودن عینک نمی باشد.
بدون استفاده از دستگاه «UV متر» جهت شناخت استاندارد بودن عینک های آفتابی، تشخیص یک عینک آفتابی مناسب، حتی برای متخصصین نیز سخت و غیرممکن خواهد بود.
هر عینک گرانقیمتی را نمیتوان استاندارد قلمداد کرد و باید تمامی آنها توسط دستگاه ( UV متر) آزمایش شوند.
عینک آفتابی مناسب باید شرایط زیر را داشته باشد:
– از چشمان شما در برابر اشعه فرا بنفش محافظت کند
-از چشمان شما در برابر نور شدید خورشید محافظت کند.
– از چشمان شما در برابر نورهای زننده و خیره کننده محافظت کند.
– وضوح و کنتراست تصویر را بهبود بخشد.
یک عینک ارزان قیمت و بی کیفیت معمولا مزایای فوق را در اختیار شما قرار نمی دهد، بلکه تنها از شدت نور می کاهد ولی اشعه فرا بنفش را حذف نمی کند. از این رو مردمک چشم ها به دلیل کاهش شدت نور گشاد تر شده و اجازه می دهد اشعه فرا بنفش بیشتری به درون چشم برسد که سبب آسیب به شبکیه چشم و در پی آن ابتلا به آب مروارید و … می گردد. بنابراین حتما از عینک های آفتابی دارای حداقل حفاظت UV400 استفاده کنید.
آیا در زمستان هم به عینک آفتابی نیاز داریم؟
در فصل زمستان به علت کوتاه بودن روز و آفتاب کمتر انتظار می رود نیاز چندانی به عینک آفتابی برای محافظت چشم ها نباشد.
در حالی که برف، ۸۵ تا ۹۵ درصد از UV را منعکس می کند. این بازتاب در مورد آب و زمین حدود ۱۰ درصد می باشد، پس احتمال آسیب چشم در اثر UV در هوای برفی بیشتر می شود بنابراین اهمیت استفاده از عینک آفتابی در زمستان کمتر از تابستان نیست .
عدسی یا شیشه عینک آفتابی
۱) جنس عدسی
عدسی های به کار رفته در عینک دارای انواع شیشه ای و پلاستیکی می باشد.
عدسی پلاستیکی:
۱- CR-39 ( این نوع عدسی پلاستیکی از جنس رزیـن می باشد. عدسی های CR-39 معمول ترین عدسی های عینک آفتابی اند که علاوه بر سبکی و مقاومت در برابر خراش، پرتوهای فرابنفش و مادون قرمز محیط را از خود کمتر عبور می دهند و از چشم ها بهتر محافظت می کنند.
۲- پلی کربنات: پلاستیک مصنوعی بسیار سبک وزن با استحکام زیاد می باشد. این عدسی ها در برابر ضربه مقاومند.و برای محافظت در مقابل ضربه از بیمارانی که فقط یک چشم دارند توصیه می شود.
۳- اکریلیک: عدسی هـای آکــریلیک، ارزان قـیـمـت و سـخـت می باشند وضوح کمتری نسبت به عدسی های پلی کربنات دارند و زود خراشیده می شوند.
عدسی شیشه ای :
عدسی های شیشه ای نسبت به عدسی های پلاستیکی وزن بیشتری دارند و همچنین در برابر خراشیدگی مقاومت بیشتری دارند.
عینک شیشه ای یا پلاستیکی؟
عدسی های شیشه ای بهترین قابلیت وضوح بینایی را دارند و در برابر خراش مقاومند، اما به هر حال از عدسی های پلاستیکی سنگین ترند و ممکن است بر اثر ضربه ، بشکنند یا خرد شوند.
عدسی های پلاستیکی سبک تر از عدسی های شیشه ای هستند ولی به راحتی خراش بر می دارند، اما احتمال شکستن یا خردشدن ندارند.
۲) رنگ زمینه عدسی
لایه رنگی که به عنوان زمینه رنگ عدسی به کار می رود بخشی از رنگ های طیف نور را جذب می کند و باقی آن را از خود عبور می دهد. تولیدکنندگان، عینک هایی با رنگ های مختلف برای استفاده در شرایط متفاوت ،به بازار عرضه می کنند.
– خاکستری: این رنگ شدت نور را در تمامی طیف رنگ به طور یکسان کم می کند و کمترین اختلال را در دید رنگی ما ایجاد می کند این عدسی ها نور منعکس شده از سطوح درخشان را جذب می کنند و به همین دلیل برای رانندگی و سایر کاربردهای روزمره مناسبند.
– زرد و طلایی:
فرکانس نور آبی بیشتر از نورهای دیگر است و انرژی بیشتری دارد، بنابراین بیشتر سطح ها می توانند آن را منعکس و منتشر کنند.
این رنگ، نور آبی را تا حد زیادی جذب می کند. پس هنگام استفاده از آنها اشیاء را با وضوح بیشتری خواهید دید. به همین خاطر است که عینک های اسکی را زرد می سازند. از آنجایی که این عینک باعث ایجاد تغییر در رنگ اشیاء میشود، استفاده از آنها در مواردی که به تشخیص صحیح رنگ احتیاج دارید مناسب نیست.
– قهوه ای و کهربایی :
عینک های با رنگ قهوه ای و کهربایی علاوه برجذب بهتر نور آبی و فرکانس های بالا، اشعه فرا بنفش را هم بیشتر جذب می کنند. تحقیقات انجام شده نشان می دهد که نورهای مریی نزدیک به طیف فرابنفش( نورآبی و بنفش) می توانند در دراز مدت سبب آب مروارید شوند. این عینک ها مانند عدسی های با رنگ زرد در تشخیص رنگ تأثیر منفی دارد، لذا برای مصارف روزمره توصیه نمیشود، اما وضوح و تمایز تصویر را بهبود می بخشد.
برای افرادی که میخواهند به مدت طولانی رانندگی کنند ، توصیه میشود از عینک های قهوه ای استفاده کنند، چرا که این عینک ها نور آبی آسمان را کاهش و حدت بینایی را افزایش میدهند.
– سبز
این رنگ بخشی از نورآبی را فیلترکرده و درخشندگی سطوح را کاهش می دهد. چون رنگ سبز بهترین تفکیک تصاویر و بیشترین دقت را در میان عدسی های رنگی دارد، به طورگسترده مورد استفاده قرار میگیرد. اگر پشت فرمان مینشینید ،توصیه میشود که از عینک های آفتابی سبز رنگ استفاده نکنید چرا که تشخیص نور قرمز و زرد را مختل میکند و از این نظر مناسب نیستند.
– قرمز و ارغوانی
این عینک ها بیشتر برای طبیعت گردی و اسکی روی آب مناسبند و در محیطهای سبز و آبی استفاده میشود، زیرا وقتی پس زمینه به رنگ آبی یا سبز باشد، واضح ترین تصاویر با شیشه های قرمز یا ارغوانی دیده می شود.
به عنوان یک اصل بدانید که بهترین رنگ برای عینک های آفتابی ،خاکستری و سپس قهوه ای می باشد.
۳) پوشش عدسی
۱- پوشش فرابنفش: این پوشش اجازه عبور اشعه فرا بنفش را تا طول موج ۴۰۰ نانومتر نمی دهد.
۲- پوشش ضدخش: پوشش ضـد خـش بــر روی عدسی های پلاستیکی اعمال می گردد، زیرا عدسی های شیشه ای خودشان تقریبا ضد خش می باشند.
۳- پوشش فتوکرومیک: این پوشش بر روی عینک های طبی یا آفتابی که باید در برابر نور خورشید تیره شوند، به کار می رود.. پدیده تیره شدن عدسی در برابر نور خورشید را فتوکرومیک می گویند. این نوع پوشش در اواخر دهه۱۹۶۰ ابداع شد و از دهه۱۹۹۰ استفاده از آنها رواج پیدا کرد . عدسی های فتوکرومیک در غیاب نور فرا بنفش شفاف است. از این رو، در اکثر جاهایی که با نورمصنوعی روشن شده این عینک ها شفاف هستند. وقتی پرتوهای فرا بنفش (که در نور خورشید وجود دارد) به عدسی عینک برسد ساختار مولکول ها تغییر می کند. این ساختار جدید بخشی از نور مریی را جذب می کند و منجر به تیره شدن عدسی می شود. هرچه شدت پرتوهای فرا بنفش بیشتر باشد، عدسی تیره تر می شود.
وقتی به داخل ساختمان می روید، واکنش معکوس اتفاق می افتد و مولکول ها به وضعیت اولیه خود برمی گردند و عدسی شفاف می شود. این واکنش، بسیار سریع رخ می دهد اما یک نقطه ضعف کوچک دارد، وقتی نور از عدسی عبور می کند، نور فرا بنفش جذب می شود. پس اگر عینک آفتابی شما فقط با استفاده از عدسی های فتوکرومیک کار می کند، هنگام رانندگی هیچ کمکی به شما نخواهد کرد، پرتو های فرا بنفش توسط شیشه جلوی اتومبیل جذب شده بنابراین شیشه عینک تغییر رنگ پیدا نمی کند. برای حل این مشکل معمولا یک پوشش رنگی نیز روی عدسی ها قرار می دهند.
۴- پوشش آینه ای: این پـوشش، عدسی عینک آفتابی را به آینه شبیه می کند و به همین نام نیز مرسوم می باشد. این شیشه های آیینه ای با انعکاس بعضی پرتوهای نور، باعث محافظت از چشم می شوند. این پوشش که درصد بیشتری از نور را بازتاب و یا جذب می کند، می تواند از نقره، طلا و یا مس باشد. این نوع پوشش، در ارتفاعات و برای محیط های برفی، شن و آب مناسب است.
مهمترین مشکل این عینک ها این است که شیشه آنها خش می افتد با وجود تلاش های بسیار، سازندگان این عینک ها تاکنون موفق نشده اند که لایه ضدخش با کیفیت مناسب روی این لایه بنشانند. بنابراین عموماً ابتدا لایه ضدخش روی لنز قرارداده میشود تا از آن حفاظت کند و سپس لایه آینه ای روی آن اعمال می شود.
۵- پوشش ضدانعکاس (آنتی رفلکس): پوشش ضد انعکاس، پوششی است که ضریب شکستی مابین هوا و شیشه داشته و شدت نـور بـاز تـابیده شده از سطح داخلی و خارجی این عدسی یکسان می باشد. در واقــع این پوشش سبب می گـردد نـور ببیشتری بــه چشم ها رسیـده در عـیــن حال که نور زننده را بسـیار کاهش می دهد، چشمان شما را نمایان تر می نماید. این نوع عدسی با قابلیت بیشتر بازتاب نور، بسیار مناسب برای رانندگی در شب می باشد.
۶- پوشش پولاریزه: نور یک موج الکترومغناطیس است. این موج از یک میدان الکتریکی و یک میدان مغناطیسی تشکیل شده که عمود برهم مرتعش می شوند. امواج نورانی که از خورشید یا هر منبع نوری دیگر متصاعد می شوند، در تمامی جهات ارتعاش دارند. زمانی که نور از یک سطح عبور می کند یا از آن منعکس می شود، وضعیت ارتعاشات تغییر می کند. به نوریکه ارتعاشات آن فقط در یک جهت خاص است، نور پلاریزه می گوییم.
پلاریزاسیون در طبیعت هم اتفاق می افتد. زمانی که به یک دریاچه نگاه می کنید، احساس می کنید که سطح آب می درخشد. چون سطح آب مانند یک فیلتر پلاریزه عمل می کند و اجازه نمی دهد بخشی از نورکه ارتعاشی هم جهت با آرایش مولکولی آن دارد عبورکند. این همان بخشی از نور است که منعکس می شود و مانع دیده شدن اشیای درون آب می شود، حتی اگر آب زلال باشد.
وقتی یک فیلتر پلاریزه در برابر نور قرار داده شود، فقط بخشی از نور که با آن هم جهت نیست می تواند از آن عبور کند و باقی نور جذب می شود و به این ترتیب نور پلاریزه می گردد. بنابراین عدسی های پلاریزه یا یک قطبی طوری تنظیم می شوند کـه امــواج انعکاسی افقی را حذف می کنند و بـه شـمـا اجازه می دهد به سطوحی مانند آب، یخ و برف نگاه کنید.
عدسی های پلاریزه، خیرگی نور خورشید را که انعکاس یافته از سطوح صافی مثل سنگفرش خیابان ها و یا سطح آب است،کم می کنند. پلاریزاسیون عدسی های مزبور هیچ تاثیری بر جذب پرتوهای فرابنفش نخواهد داشت، ولی بسیاری از عدسی های پلاریزه امروزی خاصیت جذب پرتوهای فرابنفش را نیز دارند.
از این رو در هنگام خرید، برچسب عینک پلاریزه موردنظر خود را از این نظر بررسی کنید که آیا حداکثر خاصیت جذب پرتوهای فرا بنفش را دارد یا نه.
۷- پوشش سایه روشن (Gradient): این پوشش را پوشش سایه روشن یا طیفی نیز می نامند. رنگ عدسی-های سایه روشن از بالا به پایین و یا از بالا و پایین تا وسط تغییر می کند و در واقع سایه روشن می شود. دلیل این تفاوت تیرگی آن است که از نیمه فوقانی به آسمان که نور بیشتری دارد نگاه می کنیم ولی با نیمه تحتانی به زمین و اطراف خود که نور کمتری دارد نگاه می کنیم.
عدسی های سایه روشن در بخش بالایی، رنگ تیره تری دارند و به تدریج رنگ شیشه عینک به طرف پایین روشن تر می شود. عدسی های سایه روشن تک سایه (تیره در بالا و روشن تر در پایین) می توانند خیرگی نورآسمان را از بین برده و درعین حال امکان دید مناسبی را از قسمت پایینی فراهم کنند. این عینک ها برای شرایط برفی و یا در ساحل دریا مناسب نیستند، خصوصاً اگر قسمت پایینی آنها روشن باشد. عدسی های سایه روشن دوسایه (تیره در بالا و پایین و روشن در وسط) ممکن است برای ورزش هایی از قبیل قایقرانی و یا اسکی که پرتوهای نورانی از سطح آب یا برف برمی گردد مناسب تر باشند.
میزان تیرگی عدسی بستگی به محیطی دارد که می خواهید از عینک استـفـاده کنید. در محیط هایی که شدت نور شدید است مانند کـوهنـوردی و اسکی روی برف، عدسی که مقدار بیشتری از نور ) %۹۵( را جذب کند و برای رانندگی و کنار دریا، عدسی هایی که ۷۰- ۹۰ % نور را جذب کند مناسب می باشند. عدسی هایی که فقط %۲۰-۱۰ نور را کاهش می دهد صرفا برای نـمایـش مد و خوش نمایی مناسب هستند.
نکته مهم این است که میزان تیرگی عدسی، رنگ آنها و پوشش های عدسی هیچ ارتباطی با میزان حفاظت کنندگی آن عینک در برابر اشعه فرابنفش ندارد.
۴) جنس فریم و یا قاب عینک آفتابی
فریم عینک آفتابی از جنس پلاستیک، فلز یا سایر آلیاژهای فلزی ساخته می شود. فریم های پلاستیکی معمولا به دلیل سبکی و قابلیت ارتجاع، در عینک های ورزشی استفاده می شوند. این عینک ها در برابر فشار به جای اینکه بشکنند، خم می شوند به علاوه قابلیت خم شدن این عینک ها موجب می شود که بهتر بر روی صورت بنشینند.
فریم های فلزی سخت تر از انواع پلاستیکی هستند اگر در ورزش استفاده شوند به راحتی آسیب می بینند.
قسمت انتهای دسته عینک آفتابی که بر روی گوش و بخشی از آن بر روی بینی قرار می گیرد، از جنس پلاستیک است تا قرارگیری بهتری داشته باشد و موجب آزار پوست نشود. انتهای دسته اغلب عینک های آفتابی به پشت گوش خم می شود ولی بعضی انواع مستقیم اند.
– پلاستیکی
Cellulose Actate_ZYL: این نوع پلاستیک مقرون به صرفه و خیلی سبک می باشد.
پروپیونات (Propionate): پـلاسـتـیـک نـایـلونی می باشدکه حساسـیـت زا نبوده و سبک وزن است.
GLIDAMIDE NYLON: گلیدامید انـعــطاف پذیر و مقـاوم در بـرابر گـرما و سـرمـا بــوده و اما سخت و حساسـیـــت زا نمی باشد.
فریم های پلاستیکی قابلیت ارتجاع بیشتری نسبت به فریم های فلزی دارند. این فریم ها در برابر تابش خورشید به مرور استحکامشان کاهش می یابد.
– فلزی
MONEL: آلیاژی از چند فلز می باشد. ضد خـوردگی بوده و معمولا دارای روکش پالادیوم است.
TITANIUM: این آلیاژ سبک و بادوام بوده و مقاوم دربرابر خوردگی (نقره ای رنگ) می باشد.
BERYLLIUM: این آلیاژ خاکستری مات ارزان قیمـت، مـقـاوم در برابر خوردگی و کدر شدن می باشد و بسیار قابل انعطاف است.
STAINLESS STEEL: اسـتـیـل، ضـد زنـگ ، سـبـک وزن بوده و حساسیت زا نمی بـاشد و به واسطه داشتن فلز کرمیوم در ترکیب آن مـقـاوم در بـرابـر خــوردگــی و ساییدگی می باشد.
FLEXON: نـوعـی آلـیـاژ تـیـتـانیـوم مـــی بـاشـد که بـه “فلز حافظه” موسوم است چون در صـورت آسـیـب دیـدن ( حـتـی پـس از پیچاندن ، خم کردن و له کردن ) مـجـددا بـه شـکـل اولیه خود باز می گردد. سبک وزن، ضـد خـوردگی و حساسیت زا نمی باشد.
ALUMINUM: این آلیاژ سبک، بسـیـار مـقاوم در برابر خوردگی بوده و برای استحکام بیشتر با آهن و سیلیکون ترکیب می گردد.
– انواع فریم
فریـم باید هم اندازه و مکمل شکل صورت و رنگ پوست شما باشد. مـثـلا افـراد بـا صـورت گـرد بهتر است فریم های مستطیل شکل را انتخاب کنند و افـرادی که فرم صورتشان مربعی و مستطیلی شکل است بهتر است فریم های بیضی شکل را انتخاب کنند. نکته دیگر آنکه سطح بالای فریم نباید ابروهای شما را بپوشاند.
عینک های کمربندی(Wrap Around): به فریم هایی اطلاق می گردد که از قوس صورت تبعیت کرده و چشم ها را کاملا می پوشاند و در مقابل برف، باد و باران نیز محافظت می کند.
عینک های کمربندی طوری طراحی شده اند که مانع ورود نورهای درخشان از کناره های قاب و رسیدن آنها به چشم می شوند. مطالعات نشان داده اند که میزان پرتوهای فرا بنفشی که از اطراف قاب عینک های معمولی وارد چشم می شوند، اثر سود بخش عدسی های حفاظت کننده را کاهش می دهند. عینک آفتابی کمربندی که قاب بزرگی دارند و چشم را از تمامی زاویه ها محافظت می کنند مفیدترند.
استفاده از عینک آفتابی در چه افرادی ضروری است؟
برخی افراد استعداد بیشتری جهت ابتلا به بیماری های چشمی ناشی از ا شعه فرا بنفش دارند. سه ساختاری که در چشم بیشتر تحت تاثیر اشعه فرا بنفش قرار می گیرند، عبارتند از قرنیه،عدسی و شبکیه.
در کشور ما سالانه بیش از هزاران نفر تحت عمل کاتاراکت قرار می گیرند. در جریان و یا بعد از عمل آب مروارید، به جای عدسی طبیعی چشم معمولا یک لنز داخل چشمی قرار داده می شود. عدسی های داخل چشمی قدیمی نسبت به عینک های معمولی یا عینک های پلاستیکی، درصد کمتری از پرتوهای ماوراء بنفش را جذب می کردند. کارخانه های سازنده عدسی داخل چشمی در حال حاضر بسیاری از محصولات خود را به صورت جاذب اشعه فرا بنفش می سازند.
چنانچه تحت عمل آب مروارید قرار گرفته اید و لنزهای داخل چشمی شما نیز از انواع جدید جاذب پرتو های فرا بنفش نیست و یا از عدسی های داخل چشمی جهت جایگزینی استفاده نشده است که احتمال صدمه اشعه فرا بنفش به چشم شما بیشتر است، توصیه می شود از عینک آفتابی استفاده نموده و جهت اطمینان بیشتر از کلاه لبه دار نیز استفاده نمایید.
مبتلایان به بیماری های شبکیه (از قبیل تخریب ماکولا یا دیستروفی شبکیه) و همچنین افرادی که تحت عمل جراحی لازک و لیزیک قرار گرفته اند لازم است در شرایط بیرون از خانه همواره از چشم خود در مقابل اشعه فرا بنفش محافظت نمایند. خطر ابتلا به ناخنک در افرادی که در سنین پایین یا به دلیل فعالیت های بیرون از خانه در معرض اشعه فرا بنفش هستند بسیار بیشتر از افراد دیگر است. کودکان به دلیل این که بیش از سایرین در معرض آفتاب قرار می گیرند، ممکن است عوارض چشمی ناشی از مواجهه پرتو های فرا بنفش در آنها بیشتر دیده شود. هر قدر افراد جوان تر باشند، اشعه فرابنفش، بیشتر به چشم آنها صدمه خواهد زد، چرا که قرنیه و عدسی چشم کودکان بسیار شفاف است و بدون انعکاس، اشعه داخل چشم می رود. در صورتی که در افراد با سن بالاتر به دلیل کدر بودن عدسی و قرنیه، مقداری بازتاب خواهد داشت، پس بهتر است از چشمان کودکان در برابر نور خورشید به واسطه استفاده از کلاه لبه دار یا عینک آفتابی محافظت کنیم.
آیا عینک آفتابی در استفاده کنندگان از لنز تماسی ضروری است؟
اغلب لنزهای تماسی چشم را درمقابل پرتوهای فرابنفش محافظت نمی کند ولی لنزهایی وجود دارد که توانایی محافظت در مقابل پرتوهای فرابنفش را دارا هستند. چنانچه لنز شما قابلیت مقابله با اشعه فرابنفش را ندارد لازم است جهت محافظت از چشم های خود از عینک آفتابی استفاده کنید.
داروهای حساس کننده به نور
داروهای حساس کننده به نور داروهایی هستند که پوست شما را به نور حساس تر می کنند. این داروها می توانند چشم شما را نیز به نور حساس تر نمایند. لازم است به هنگام مصرف هر یک از داروهای زیر با چشم پزشک خود مشاوره کنید:
. پسورالن (psoralens) ( که در درمان پسوریازیس استفاده می شود)
. تتراسیکلین
. داکسی سیکلین
. آلوپورینول
. فنوتیازین
زمانی که از این داروها استفاده می کنید، بهتر است هر بار که از خانه بیرون می روید از عینک آفتابی جاذب پرتوهای فرابنفش و کلاه لبه دار استفاده نمایید.
راهنمای خرید عینک آفتابی
اگر به یکی از فروشگاه های عینک آفتابی سر زده باشید، بدون شک تنوع فریم یا قاب های عینک آفتابی و انتخاب قابی مناسب با چهره خود از میان این همه مدل و اندازه برایتان دشوار می باشد.
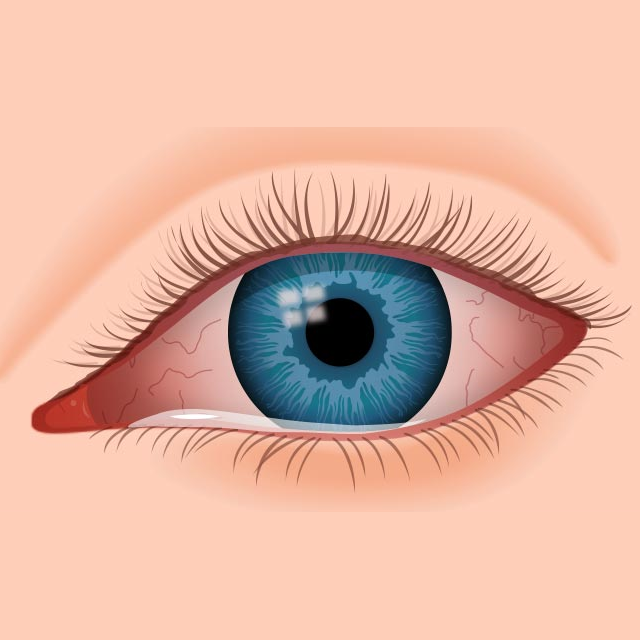
عینک های آفتابی که فاقد هر گونه مشخصات استاندارد باشند، برای چشم ها ضرر داشته و باعث پدیده ای به نام “عدم آسایش از نور ” میشوند. در صورت به وجود آمدن پدیده مزبور، افراد دچار علائمی همچون خستگی، سرخی چشم، تاری دید، درد چشم و سردرد می شوند.
مشخصات فنی عینک های آفتابی استاندارد، به شرح زیر است:
۱- عینک آفتابی باید جاذب پرتوهای فرا بنفش باشد.
۲- عدسی عینک آفتابی باید با کیفیت باشد.
۳- در عینک های آفتابی نباید جابجایی تصویر مشاهد شود و همچنین عینک های آفتابی باید فاقد هر گونه اعوجاج ( کج و معوج دیدن) باشند، وجود چنین علائمی نشان دهنده عدم مرغوبیت عدسی عینک آفتابی است.
۴- ابعاد و پوشانندگی عینک آفتابی باید برای صورت مناسب باشد.
۵- لبه فوقانی عینک های آفتابی باید با انتهای ابرو مماس باشد وقسمت تحتانی آن حداقل تا قسمت فوقانی گونه ادامه پیدا کند.

آدرس :زاهدان - خیابان مصطفی خمینی روبروی ساختمان دی-

تلفن مطب:054265879

تلفن مطب:05424587

موبایل :09305641335

موبایل:09308754458